Содержание
за и против – 4fresh блог
Итак, вы пытаетесь решить, нужно ли запивать пищу водой. Полезно ли это, вредно, или вообще никак не влияет на процесс пищеварения?
Вы заходите в интернет, или в раздел книжного, где на полках стоят издания, посвященные здоровому питанию.
И обнаруживаете, что на этот вопрос существуют диаметрально противоположные точки зрения, и обе стороны вроде бы приводят аргументы, которые кажутся разумными. Вам не остается ничего лучше, кроме как подбросить монетку и положиться на «авось». Иными словами, масса исписанных листов привели лишь к тому, что люди все равно должны учиться на собственных ошибках.
Так как обычно авторы статей на подобную тему ограничиваются отстаиванием своей позиции, не пытаясь прийти к консенсусу, мы решили попробовать все-таки примерить два враждующих лагеря, и ответить на вопрос «нужно ли запивать еду?».
Доводы противников — запивать еду нельзя?
Главным популяризатором мнения, что запивать пищу ни в коем случае нельзя, был Герберт Шелтон. Он же является автором методики раздельного питания.
Он же является автором методики раздельного питания.
Шелтон утверждал, что вода размывает ферменты, снижает концентрацию желудочного сока, способствует попаданию непереваренных частей пищи в кишечник, вызывая тем самым проблемы с пищеварением, брожение, вздутие, ожирение и так далее.
Другой шелтоновский постулат — во рту у человека пища должна смачиваться слюной, а не водой. Запивая пищу, вы ослабляете действие ферментов, содержащихся в слюне, а ведь процесс переваривания начинается уже в ротовой полости.
Пить он не рекомендовал за полчаса до еды, и через полчаса после (это в общем, на самом деле у него была целая система, согласно которой рекомендации по приему воды меняются в зависимости от характера пищи).
Шелтон был наставником в вопросах диеты у многих голливудских звезд. Есть ли основания не доверять такому авторитету?
Вообще-то да. Начиная с того, что Шелтон, осуществляя лечение и читая свои лекции, не имел медицинской лицензии, за что его часто штрафовали.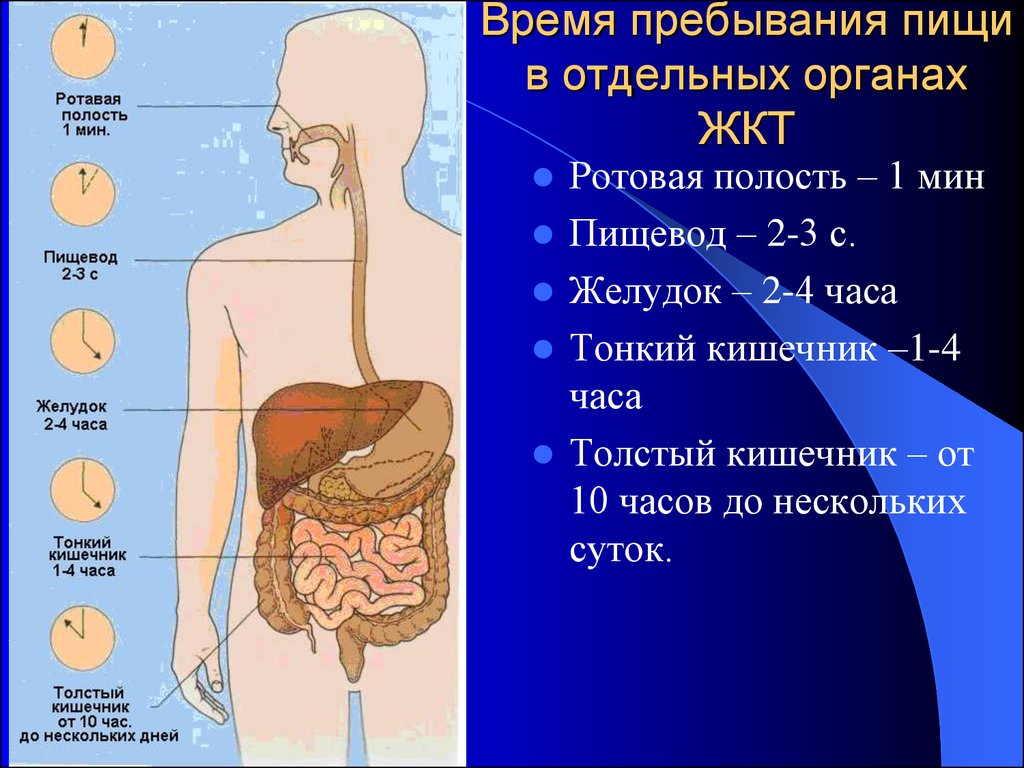 «Но велика ли беда, подумаешь, бумажка», — скажите вы. Но ведь и медицинского образования у него не было.
«Но велика ли беда, подумаешь, бумажка», — скажите вы. Но ведь и медицинского образования у него не было.
Также стоит уточнить, что со времен Герберта Шелтона минуло уже несколько десятилетий, за которые медицинское знание и диетология продвинулись вперед, и сегодня его методика раздельного питания не признается большинством специалистов-диетологов.
Еще есть Аюрведа, древняя система традиционной индуистской медицины. Она говорит о том, что во время еды воду принимать можно, но вот за полчаса до нее, и некоторое время после — крайне нежелательно. Речь тут так же идет о разбавлении желудочного сока и ферментов, только в эзотерических терминах.
Следует ли верить такого рода информации или нет, решать вам. Многие положения традиционной медицины позднее были обоснованы и приняты на вооружение медициной современной, но не меньшее их количество было полностью опровергнуто.
Что говорит наука? Можно ли пить воду во время еды?
Действительно, наука опровергает одних, опровергает других, что же она сама готова дать взамен?
Рассмотрим с научных позиций положения противников запивания пищи водой.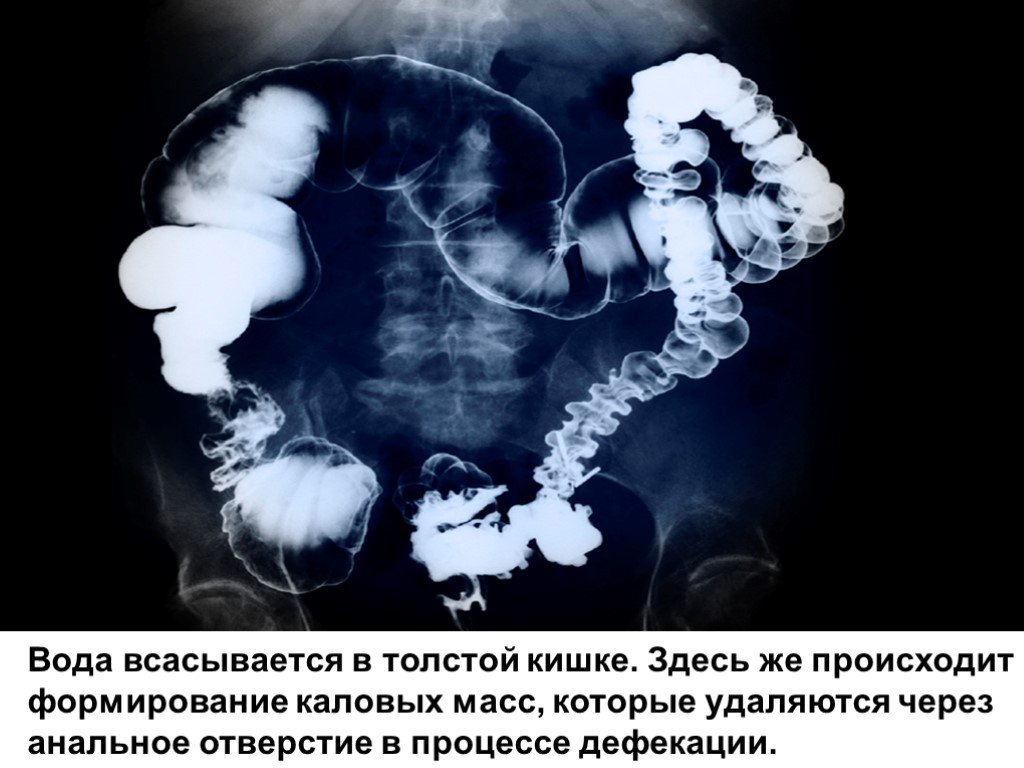
Итак, вода растворяет слюну, которая должна способствовать началу переваривания пищи уже во рту. Но дело в том, что слюна помогает перевариванию углеводов, которые неплохо растворяются и в воде! В любом случае, попав в желудок они довольно быстро там расщепляются.
Значит ли это, что запивание пищи водой никак не вредит организму?
Ученые уточняют, что нельзя пить слишком много воды во время еды. Большое количество жидкости, в совокупности с принимаемой пищей, способствует растягиванию желудка, что может привести к ожирению.
Также нельзя делать частые большие глотки, потому что иначе вместе с ними в желудок и кишечник попадает гораздо больше воздуха, который вызывает вздутие, отрыжку и метеоризм.
И еще одно — вода должна быть комнатной температуры. Если она холодна, это раздражает слизистую, стенки желудка и кишечника начинают усиленно сокращаться, проталкивая пищевой комок слишком быстро.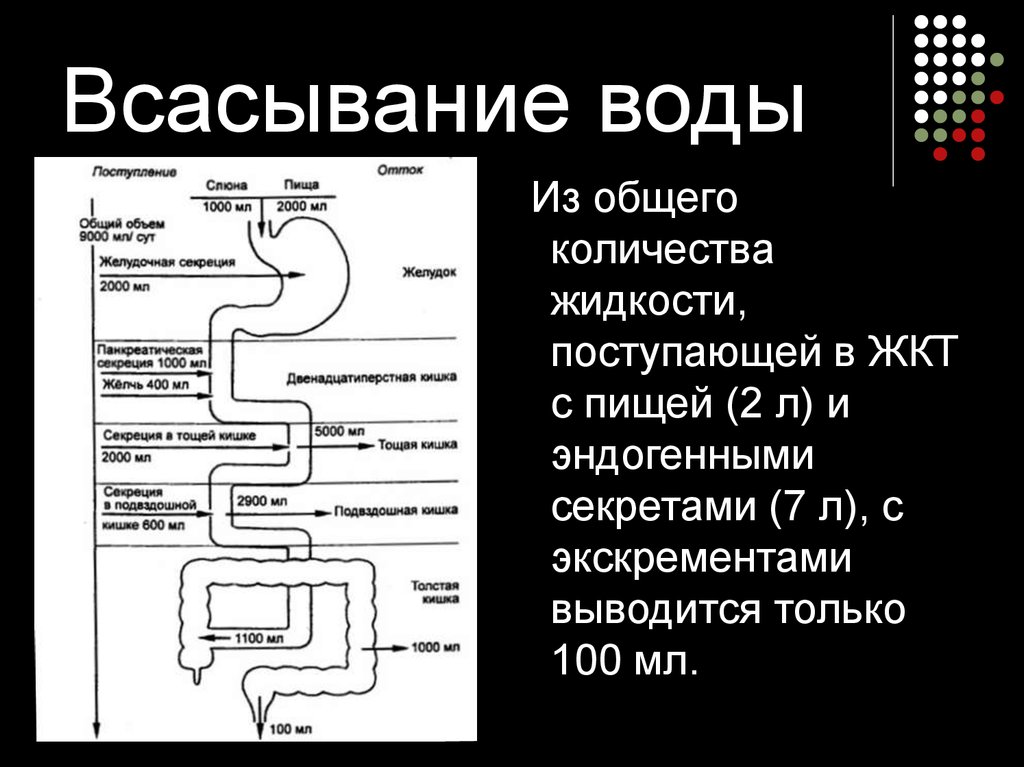 Это как раз и может стать причиной попадания непереваренной пищи в нижние отделы ЖКТ и вызвать их гниение.
Это как раз и может стать причиной попадания непереваренной пищи в нижние отделы ЖКТ и вызвать их гниение.
Изменяет ли вода концентрацию желудочного сока и общую кислотность?
Как уже было сказано, Шелтон считал, что вода разбавляет желудочный сок, делая пищеварение неэффективным. Однако вода не смешивается с желудочным соком, говорят ученые, поэтому она не может его никак разбавить. Что до ферментов, которые, по утверждению приверженцев звездного диетолога, смывает со стенок желудка вода, на самом деле она даже может облегчать их доставку к проглоченной пище.
Кроме того, не стоит забывать, что стенки желудка имеют складки, которые значительно увеличивают его площадь, а значит что-то полностью смыть с его слизистой просто невозможно.
Были проведены эксперименты, которые подтвердили, что на уровень кислотности вода почти не влияет.
Например, около 300 грамм воды немного снижают кислотность желудка, если выпить ее натощак, но совсем не сильно. В случае, если вы принимаете такое, или меньшее количество постепенно и в процессе еды, то влиянием и вовсе можно пренебречь.
В случае, если вы принимаете такое, или меньшее количество постепенно и в процессе еды, то влиянием и вовсе можно пренебречь.
А если вы все равно думаете, что стакан воды может значительно снизить кислотность, попробуйте избавиться с помощью него от изжоги.
Как же правильно запивать пищу?
Наверное, противники питья воды за едой не просто так пришли к своим выводам. Хотя в общем-то наука опровергает их категоричные высказывания, кое-что разумное в их доводах имеется. Что же мы получим, попытавшись примирить два подхода?
- Используйте чистую воду комнатной температуры. Можно пить сок, или другой негазированный напиток. А вот от молока лучше воздержаться, оно как раз способствует стимуляции процессов брожения в кишечнике.
- Не пейте слишком много. Все хорошо в разумных пределах, а стакана воды вам вполне хватит, чтобы завершить трапезу. Пейте небольшими глотками, не слишком быстро и часто. Тогда вода не навредит, а даже поможет вам переваривать пищу.

- Запивать еду вовсе не обязательно. Делать это нужно только в том случае, если вы едите что-то очень сухое. Также нужно пить, если хочется. Организм вряд ли станет вам в этом отношении врать.
- Не забывайте тщательно пережевывать пищу. Именно плохое пережевывание с последующим быстрым проглатыванием еды вместе с водой становится причиной плохого переваривания, а не сама вода.
Истина всегда находится где-то посередине. Не нужно категорически отказываться от воды во время трапезы, но и злоупотреблять ею так же не стоит.
Вода, как и любое другое вещество, в зависимости от количества, может принести вред или пользу.
Мы надеемся, что эта статья помогла вам разобраться в вопросе, и от всей души желаем здоровья, приятного аппетита и удовольствия от любимой еды!
Болезни органов пищеварения — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
Быстрое заглатывание плохо пережеванной пищи отрицательно сказывается на ее обработке и усвояемости и может быть одной из причин заболеваний желудочно-кишечного тракта.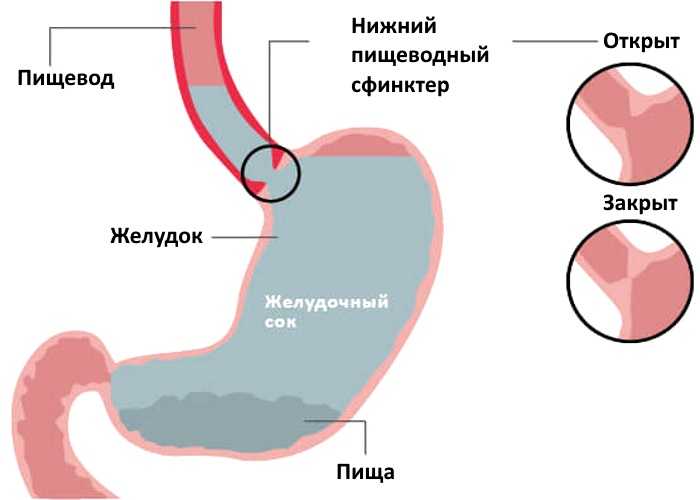
При поступлении пищи в пищевод происходит волнообразное сокращение его мышц, проталкивающее пищевой комок в желудок. Вне приема пищи вход в желудок со стороны пищевода закрыт натянутыми мышечными волокнами (нижний пищеводный сфинктер), но когда пища проходит по пищеводу и растягивает его, вход в желудок рефлекторно открывается. В нормальных условиях после попадания пищи в желудок вход его сразу закрывается, и поэтому содержимое желудка не может попасть обратно в пищевод. Однако при некоторых заболеваниях, получивших широкое распространение в современных условиях, вход в желудок в период переваривания пищи может периодически открываться, и в таких случаях кислое содержимое желудка забрасывается обратно в пищевод (явление, называемое рефлюксом), вызывая различные заболевания пищевода, глотки и даже дыхательных путей , т.к. рефлюктант может достигать трахеи и бронхов. Клиническими проявлениями данного состояния могут быть отрыжка кислым, изжога, горечь, неприятный привкус во рту, осиплость голова, длительный непродуктивный кашель.
Итак, чрезмерное употребление современным человеком рафинированной, жирной, обильной пищи, а также алкоголя и крепких кофе и чая ухудшает работу нижнепищеводного сфинктера, к этому же приводит и привычка питания лежа или за низким столиком, такое же явление бывает при неврозах.
Желудок взрослого человека расположен непосредственно под диафрагмой, максимальный объем полости здорового желудка – около 3л., при пустом желудке он сокращается до 50 мл. Желудочный сок является вторым реактивом после слюны, изливающимся на пищевую массу, основным компонентом которого является соляная кислота. Она выполняет многочисленные функции: кислая реакция желудочного сока вызывает набухание белков, способствует створаживанию молока, обладает способностью уничтожать болезнетворные микробы, попавшие в желудок. С помощью ферментов пепсина и гастриксина, также содержащихся в желудочном соке, происходит расщепление белков на более простые соединения. Клетки желудка также вырабатывают особую слизь (муцин), выполняющую защитную роль, из нее формируется двухслойный барьер, выстилающий внутреннюю поверхность желудка. тормозящий действие пепсина и нейтрализующий соляную кислоту, защищая слизистую желудка от самопереваривания, а также механических и химических повреждений. Естественными возбудителями деятельности желудочных желез являются пищевые вещества. Секреция желудочных желез хорошо приспособлена к количеству и консистенции пищевых веществ. По мере увеличения объема поступающей в желудок пищи происходит усиление желудочной секреции. Однако это наблюдается только до определенного предела , за которым дальнейшее увеличение пищи уже не влияет на количество сока, так как достигнута максимальная секреторная способность желудка. В таких случаях пища задерживается в желудке, часть ее, не успевшая перевариться, начинает разлагаться. У человека при регулярном приеме пищи вырабатывается устойчивый стереотип секреторной реакции.
тормозящий действие пепсина и нейтрализующий соляную кислоту, защищая слизистую желудка от самопереваривания, а также механических и химических повреждений. Естественными возбудителями деятельности желудочных желез являются пищевые вещества. Секреция желудочных желез хорошо приспособлена к количеству и консистенции пищевых веществ. По мере увеличения объема поступающей в желудок пищи происходит усиление желудочной секреции. Однако это наблюдается только до определенного предела , за которым дальнейшее увеличение пищи уже не влияет на количество сока, так как достигнута максимальная секреторная способность желудка. В таких случаях пища задерживается в желудке, часть ее, не успевшая перевариться, начинает разлагаться. У человека при регулярном приеме пищи вырабатывается устойчивый стереотип секреторной реакции.
Вследствие чего резкое изменение пищевого режима, беспорядочный прием пищи, переедание, еда наспех, голодание, злоупотребление алкоголем, никотином, лекарственными веществами приводят к развитию патологических состояний желудка, сначала функциональных (в виде чрезмерного увеличения или уменьшения секреции и изменения ее состава), а затем органических, проявляющихся развитием гастрита, эрозивных и язвенных поражений слизистой.
Время нахождения пищи в желудке имеет большое значение для последующего всасывания пищевых веществ в тонкой кишке, поскольку желудок является своего рода резервуаром, в котором пищевая кашица разводится до необходимой консистенции. Желудок ограждает тонкую кишку от чрезмерного потока веществ, которые могут нарушить ее нормальную деятельность и изменить состав крови. Кроме того, желудок регулирует поступление воды в тонкую кишку, предупреждая разжижение крови из-за чрезмерно быстрого всасывания воды в кишечнике. Благодаря перистальтическому сокращению мышц желудка происходит механическая обработка и смещение поверхностных слоев размельченного и химически обработанного содержимого желудка к входу в двенадцатиперстную кишку. Пища покидает желудок через 3,5 – 4,5 часа, так что при 3 – 4 разовом питании желудок человека к моменту очередного приема пищи бывает почти или совершенно пуст. После выхода из желудка пищевая кашица подвергается действию ферментов сока поджелудочной железы, желчи и кишечного сока, вырабатываемого железами двенадцати перстной и тонкой кишки. Пищеварительный сок поджелудочной железы богат ферментами, обеспечивающими переваривание белков, жиров и углеводов. Ферментный состав панкреатического сока «художественно гармонирует» (по выражению И.П. Павлова) с количеством и качеством пищевых веществ, поступающих в тонкую кишку. На секреторную деятельность поджелудочной железы влияют гормоны гипофиза, щитовидной железы, надпочечников и кора больших полушарий. Так, у человека, находящегося в возбужденном состоянии, наблюдается снижение ферментативной активности поджелудочного сока, а в состоянии покоя – ее повышение.
Пищеварительный сок поджелудочной железы богат ферментами, обеспечивающими переваривание белков, жиров и углеводов. Ферментный состав панкреатического сока «художественно гармонирует» (по выражению И.П. Павлова) с количеством и качеством пищевых веществ, поступающих в тонкую кишку. На секреторную деятельность поджелудочной железы влияют гормоны гипофиза, щитовидной железы, надпочечников и кора больших полушарий. Так, у человека, находящегося в возбужденном состоянии, наблюдается снижение ферментативной активности поджелудочного сока, а в состоянии покоя – ее повышение.
При некоторых заболеваниях желудочно-кишечного тракта, хронических стрессовых состояниях, при перегрузке пищевого рациона жирами, либо недостаточном содержании белка в пищевом рационе «художественная гармония» исчезает: нарушается способность поджелудочной железы выделять сок соответственно пищевым веществам, поступающим в тонкую кишку.
Печень занимает совершенно особое положение среди всех органов пищеварения. К ней по воротной вене притекает вся кровь, идущая от желудка, селезенки, поджелудочной железы, тонкого и толстого отделов кишечника. Таким образом, все вещества переработки продуктов пищеварения поступают в печень – главную химическую лабораторию человека, где они подвергаются еще более сложной обработке, а затем по печеночной вене переходят в нижнюю полую вену. В печени происходит обезвреживание ядовитых продуктов распада белка и многих лекарственны соединений, а также продуктов жизнедеятельности микробов, обитающих в толстой кишке. Продукт секреторной деятельности печени – желчь – принимает активное участие в процессе пищеварения – эмульгирует жиры, усиливает действие ферментов поджелудочной железы. Желчь играет важную роль в процессе всасывания каротина, витаминов D, E, K и аминокислот, повышает тонус и усиливает перистальтику кишечника, оказывает угнетающее действие на кишечную микробную флору. Печень участвует практически во всех видах обмена веществ: белковом, жировом, углеводном, пигментном, водном.
К ней по воротной вене притекает вся кровь, идущая от желудка, селезенки, поджелудочной железы, тонкого и толстого отделов кишечника. Таким образом, все вещества переработки продуктов пищеварения поступают в печень – главную химическую лабораторию человека, где они подвергаются еще более сложной обработке, а затем по печеночной вене переходят в нижнюю полую вену. В печени происходит обезвреживание ядовитых продуктов распада белка и многих лекарственны соединений, а также продуктов жизнедеятельности микробов, обитающих в толстой кишке. Продукт секреторной деятельности печени – желчь – принимает активное участие в процессе пищеварения – эмульгирует жиры, усиливает действие ферментов поджелудочной железы. Желчь играет важную роль в процессе всасывания каротина, витаминов D, E, K и аминокислот, повышает тонус и усиливает перистальтику кишечника, оказывает угнетающее действие на кишечную микробную флору. Печень участвует практически во всех видах обмена веществ: белковом, жировом, углеводном, пигментном, водном.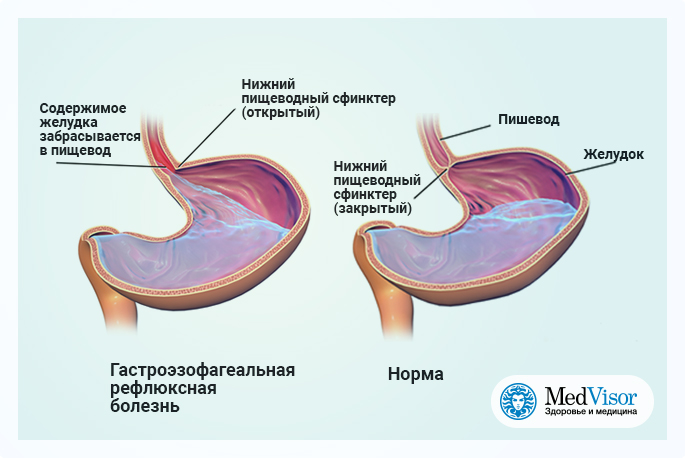 В печени образуются холестерин и некоторые гормоны, синтезируются фосфолипиды, включающиеся в состав нервных волокон и нейронов. Печень является главным местом образования гликогена и местом накопления ого запасов, таким образом регулируя, совместно с поджелудочной железой концентрацию глюкозы в крови. Хроническое употребление алкоголя, бесконтрольный прием лекарственных препаратов оказывает прямое токсическое действие на клетки печени, а также метаболические, гормональные, иммунологические, воспалительные повреждения в поджелудочной железе и кишечнике.
В печени образуются холестерин и некоторые гормоны, синтезируются фосфолипиды, включающиеся в состав нервных волокон и нейронов. Печень является главным местом образования гликогена и местом накопления ого запасов, таким образом регулируя, совместно с поджелудочной железой концентрацию глюкозы в крови. Хроническое употребление алкоголя, бесконтрольный прием лекарственных препаратов оказывает прямое токсическое действие на клетки печени, а также метаболические, гормональные, иммунологические, воспалительные повреждения в поджелудочной железе и кишечнике.
Таким образом, полезных для печени доз алкоголя не существует, хотя по некоторым исследованиям, регулярное употребление малых, не токсичных доз этанола (до 15г/сут. для мужчин и до 10 г/сут. для женщин) защищает от развития сердечно-сосудистых заболеваний, особенно в пожилом возрасте.
В тонком кишечнике пищевая кашица перерабатывается под влиянием панкреатического сока и желчи, пропитывающих ее в двенадцатиперстной кишке, а также под влиянием многочисленных ферментов, продуцируемых железами тонкой кишки. Процесс всасывания происходит на очень большой поверхности, так как слизистая оболочка тонкой кишки образует множество складок, она густо усеяна ворсинками – своеобразными пальцевыми выпячиваниями, что увеличивает всасывательную способность в сотни раз. В толстой кишке заканчивается всасывание воды и происходит формирование каловых масс. Сок толстой кишки характеризуется наличием слизи, в плотной его части содержатся некоторые ферменты. Толстая кишка является местом обильного размножения микроорганизмов, создающих иммунологический барьер по отношению к болезнетворным микроорганизмам. Кишечная флора участвует в конечном разложении компонентов пищеварительных соков и остатков непереваренной пищи, синтезирует ферменты, витамины. Освобождение кишечника от каловых масс обеспечивается активной перистальтикой, которая возникает при раздражении каловыми массами кишечных стенок. При слабой перистальтике пищевые остатки длительно задерживаются в кишках, что может привести к развитию заболеваний органов пищеварения (дисфункции желчного пузыря, развитию геморроя т.
Процесс всасывания происходит на очень большой поверхности, так как слизистая оболочка тонкой кишки образует множество складок, она густо усеяна ворсинками – своеобразными пальцевыми выпячиваниями, что увеличивает всасывательную способность в сотни раз. В толстой кишке заканчивается всасывание воды и происходит формирование каловых масс. Сок толстой кишки характеризуется наличием слизи, в плотной его части содержатся некоторые ферменты. Толстая кишка является местом обильного размножения микроорганизмов, создающих иммунологический барьер по отношению к болезнетворным микроорганизмам. Кишечная флора участвует в конечном разложении компонентов пищеварительных соков и остатков непереваренной пищи, синтезирует ферменты, витамины. Освобождение кишечника от каловых масс обеспечивается активной перистальтикой, которая возникает при раздражении каловыми массами кишечных стенок. При слабой перистальтике пищевые остатки длительно задерживаются в кишках, что может привести к развитию заболеваний органов пищеварения (дисфункции желчного пузыря, развитию геморроя т. д.). Кроме того, слишком длительное нахождение каловых масс в толстой кишке (т.е. хронический запор) нарушает кишечный «барьер», и стенки кишечника начинают пропускать в кровь не только воду с мелкими молекулами питательных веществ, но и вредные для организма крупные молекулы продуктов гниения и брожения – происходит самоотравление организма. Неправильное питание в сочетании с малоподвижным образом жизни часто приводит к запорам.
д.). Кроме того, слишком длительное нахождение каловых масс в толстой кишке (т.е. хронический запор) нарушает кишечный «барьер», и стенки кишечника начинают пропускать в кровь не только воду с мелкими молекулами питательных веществ, но и вредные для организма крупные молекулы продуктов гниения и брожения – происходит самоотравление организма. Неправильное питание в сочетании с малоподвижным образом жизни часто приводит к запорам.
В рационе должны содержаться в достаточном количестве продукты, богатые растительной клетчаткой, полезно добавить в рацион прохладные напитки утром натощак, избавляться от вредной привычки подавлять позыв к дефекации (в связи с условиями служебной деятельности) либо самостоятельно применять длительно слабительные или очистительные клизмы.
Обобщая вышеизложенное, получаем основные принципы первичной профилактики:
— Сбалансированный рацион питания,
— Отказ от курения,
— Отказ от бесконтрольного употребления лекарственных средств,
— Отказ от концентрированного алкоголя,
— Достаточная двигательная активность,
— Своевременное обращение к врачу-специалисту для дообследования и разработки индивидуальной схемы лечения, программы вторичной профилактики при функциональной или обострении хронической органической патологии органов пищеварения.
В мировой практике известны примеры, доказывающие успехи вторичной профилактики (то есть при уже имеющейся патологии удалось уменьшить количество повторных событий или осложнений данной патологии). Например, в конце ХХ века в странах Бенилюкса удалось в значительной степени снизить инфицированность населения Helikobakter pilori, что привело к резкому снижению заболеваемости раком желудка. На Тайване, где заболеваемость гепатоцеллюлярной карциномой из-за чрезвычайно высокой инфицированности вирусом гепатита В достигла ужасающих цифр, вакцинация детей привела к снижению частоты рака печени до европейских показателей.
Вторичная профилактика – это не миф, а ранняя диагностика заболеваний при своевременном обращении или профосмотре, выполнении всего комплекса лечебных мероприятий, составленного врачом-специалистом.
Симптомы, причины и сведения о лечении
Автор: WebMD Editorial Contributors
В этой статье
- Что такое асцит?
- Признаки и симптомы асцита
- Причины асцита
- Факторы риска асцита
- Диагностика асцита
- Лечение асцита
Что такое асцит?
Асцит — это скопление жидкости в животе, часто возникающее из-за тяжелого заболевания печени. Излишняя жидкость заставляет ваш живот вздуваться.
Излишняя жидкость заставляет ваш живот вздуваться.
Признаки и симптомы асцита
Асцит обычно сопровождается чувством полноты, вздутием живота и увеличением веса. Другие симптомы часто включают в себя:
- Одыдость дыхания
- Тошнота
- Отек в ногах и лодыжках
- . эти симптомы, обратитесь к врачу. Если у вас есть асцит, это часто является признаком печеночной недостаточности. Чаще всего возникает при циррозе печени.
Причины асцита
Асцит возникает, когда в венах вашей печени повышается давление, и она не работает должным образом. Эти две проблемы обычно вызваны другим заболеванием — циррозом печени, сердечной или почечной недостаточностью, раком или инфекцией.
Давление блокирует кровоток в печени. Со временем это удерживает ваши почки от выведения лишней соли из организма. Это, в свою очередь, приводит к накоплению жидкости.
Факторы риска асцита
Любое заболевание, вызывающее повреждение или рубцевание печени, может повысить вероятность развития асцита.
 Общие факторы риска асцита включают:
Общие факторы риска асцита включают: - Вирусные инфекции, такие как гепатит В или гепатит С
- Злоупотребление алкоголем
- Рак органов в области живота
- Почечная недостаточность
- Застойная сердечная недостаточность
Асцит Диагноз
Врач проведет медицинский осмотр
900 о ваших симптомах. Они могут выполнять различные анализы, включая анализ крови, УЗИ или компьютерную томографию.
Если они решат, что у вас асцит, врач воспользуется иглой, чтобы взять жидкость из вашего живота для анализа. Эта процедура называется парацентезом. Это поможет врачу выяснить, что вызывает ваше состояние, чтобы они могли правильно его лечить.
В большинстве случаев асцита врач направит вас к специалисту по печени, который может обсудить пересадку печени.
Лечение асцита
Врач может прописать «водяные таблетки», также называемые диуретиками, для выведения лишней жидкости из организма.
Двумя наиболее распространенными диуретиками являются:
- Фуросемид (лазикс)
- Спиронолактон (альдактон)
Они оба помогают почкам выводить больше натрия и воды.

Если изменения в вашем рационе и рецептурные диуретики не помогают или ваши симптомы серьезны, вашему врачу, возможно, придется использовать парацентез для удаления большого количества избыточной жидкости через иглу, вставленную в живот. Когда вы это сделаете, вы должны следовать диете с низким содержанием соли и жидкости, иначе жидкость вернется.
Если эти методы лечения не работают, вам может потребоваться операция по установке шунта в печени или пересадке печени.
© 2022 ООО «ВебМД». Все права защищены. Посмотреть политику конфиденциальности и довериться информации
Асцит (избыток жидкости в брюшной полости): симптомы, лечение и причины
Асцит — это скопление жидкости в брюшной полости. Это может произойти, когда печень не работает должным образом. Жидкость заполняет пространство между органами и слизистой оболочкой живота, что может вызвать отек и боль.
Асцит является распространенным симптомом цирроза печени, который вызывает рубцевание печени.

При скоплении жидкости в брюшной полости человек может ощущать вздутие живота и дискомфорт. Жидкость также может давить на легкие, вызывая одышку.
В зависимости от причины асцита врач может лечить это состояние изменением образа жизни, диуретиками и антибиотиками. В некоторых случаях может потребоваться слить жидкость с помощью иглы.
Узнайте больше о причинах асцита, общих симптомах, способах его лечения и многом другом.
Асцит — это медицинский термин, обозначающий скопление жидкости в брюшной полости.
Это может произойти, когда кровяное давление в воротной вене, которая проходит от органов пищеварения к печени, становится слишком высоким. Это повышенное давление снижает функцию почек и печени, вызывая накопление жидкости.
Заболевание встречается у 80% людей с проблемами печени или циррозом.
Избыток жидкости в брюшной полости может вызвать вздутие живота, вызывая ощущение стянутости и дискомфорта в животе.
Симптомы асцита могут развиваться в течение нескольких недель или даже дней.
 Хотя сначала это может быть незначительным, опухоль может стать более серьезной.
Хотя сначала это может быть незначительным, опухоль может стать более серьезной.Симптомы, связанные с асцитом, могут включать в себя:
- боль в животе
- вздутие живота
- Запоры
- Стативное расстройство
- Потеря аппетита
- Задняя мочеиспускание
- Ощущение дыхания
- FATIGUE
- BACK PAIN
- .
Цирроз печени, или рубцевание печени, является наиболее частой причиной асцита.
Другие возможные причины включают:
- почечную недостаточность
- сердечную недостаточность
- инфекцию
- панкреатит
- тромбоз воротной вены
Хотя врач может отличить два вида асцита от жира на животе.
Асцит и жир перемещаются и ощущаются по-разному. Врач может осмотреть живот человека в положении лежа и стоя. Форма живота может свидетельствовать о том, что он содержит жидкость, а не жир.
У человека с асцитом также может быть вздутие живота, которое становится твердым и опухшим.
 Они также могут испытывать быстрые изменения в весе и форме тела. Эти изменения происходят гораздо быстрее, чем скорость, с которой человек обычно набирает жировую массу.
Они также могут испытывать быстрые изменения в весе и форме тела. Эти изменения происходят гораздо быстрее, чем скорость, с которой человек обычно набирает жировую массу.В большинстве случаев асцит сам по себе не опасен для жизни. Однако причиной может быть более серьезное состояние, которое может быть опасным для жизни, например, печеночная недостаточность.
Для людей, у которых асцит является осложнением цирроза печени, смертность колеблется от 15% в течение 1 года до 44% в течение 5 лет.
Если асцит не лечить, у человека могут возникнуть осложнения. Например, у них может развиться инфекция в жидкости в брюшной полости. Это может быть опасно, если не управлять им должным образом.
Существует множество методов лечения асцита. Врач решит, какие варианты лучше всего подходят для состояния человека.
Сокращение натрия
Врач, скорее всего, предложит ограничить потребление натрия в рационе человека. В целом, они должны стремиться потреблять менее 2000 миллиграммов натрия в день.

Мочегонные средства
Многим людям с асцитом помогают мочегонные средства, которые также называют мочегонными средствами. Они помогают избавиться от лишней жидкости в организме, уменьшая отек.
Врач может назначить обычные диуретики, такие как фуросемид (лазикс) и спиронолактон (альдактон).
Парацентез
Парацентез — это простая процедура, выполняемая врачом или медицинским работником. Он включает введение иглы в брюшную полость для удаления лишней жидкости.
При подозрении на инфекцию врач может взять небольшой образец жидкости для анализа. Однако, если у человека большой отек, врач удалит большее количество жидкости.
Шунты
Врач может порекомендовать установку шунта для дренирования жидкости, образующейся при асците.
Сначала обезболят и очистят область. Затем они аккуратно введут длинную иглу в вену, чтобы открыть ее. Сделав небольшой разрез в области груди, они вставят трубку, идущую от шеи к животу.
Диагноз зависит от количества жидкости в брюшной полости человека.
 Врачи часто могут диагностировать асцит при физическом осмотре.
Врачи часто могут диагностировать асцит при физическом осмотре.Затем они могут подтвердить диагноз с помощью УЗИ или компьютерной томографии брюшной полости.
Врач также обычно берет образец жидкости, вводя небольшую иглу через брюшную стенку под местной анестезией, извлекая некоторое количество жидкости и отправляя ее на исследование.
Врачи исследуют жидкость на наличие признаков рака и инфекции, чтобы определить причину скопления жидкости.
Мировоззрение человека зависит от причины его асцита. Если инфекция вызывает у человека асцит, ее можно лечить антибиотиками.
У большинства людей с асцитом вследствие цирроза печени парацентез и шунтирование могут улучшить качество жизни. Тем не менее, они, вероятно, не увеличат свои шансы на выживание. Вместо этого они помогают управлять состоянием, пока человек ждет трансплантации печени.
Асцит – это скопление жидкости в брюшной полости. Обычно возникает как осложнение заболеваний печени.
Симптомы включают вздутие живота, расстройство желудка, запор и одышку.


 Общие факторы риска асцита включают:
Общие факторы риска асцита включают: 
 Хотя сначала это может быть незначительным, опухоль может стать более серьезной.
Хотя сначала это может быть незначительным, опухоль может стать более серьезной. Они также могут испытывать быстрые изменения в весе и форме тела. Эти изменения происходят гораздо быстрее, чем скорость, с которой человек обычно набирает жировую массу.
Они также могут испытывать быстрые изменения в весе и форме тела. Эти изменения происходят гораздо быстрее, чем скорость, с которой человек обычно набирает жировую массу.
 Врачи часто могут диагностировать асцит при физическом осмотре.
Врачи часто могут диагностировать асцит при физическом осмотре.