Содержание
Скрининг на выявление врожденных заболеваний плода при беременности
Категория: Памятки для населения .
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные и физические характеристики. Как и когда проводится скрининг при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
-
КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности. -
БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
-
ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и т. п. Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
-
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса). -
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.
-
Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
Вот приблизительные основные показатели нормы для срока 16–20 недель:
-
БПР — 26–56 мм. -
ДБК (длина бедренной кости) — 13–38 мм. -
ДПК (длина плечевой кости) — 13–36 мм. -
ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия.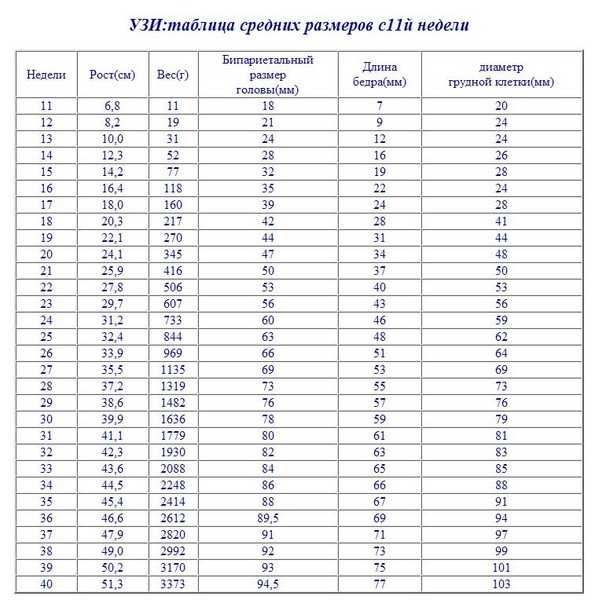 Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16-20-ой неделях беременности:
-
b-ХГЧ — 4,67-5-27 нг/мл. -
Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна. -
АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой-43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
-
БПР — 67–91 мм -
ДБК — 47–71 мм -
ДПК — 44–63 мм -
ОГ — 238–336 мм -
ИАЖ — 82- 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Околоплодные воды: индекс амниотической жидкости, нормы по неделям беременности — Сайт Мамочки22, мобильное приложение МамыГорода
- Последние материалы
- Популярные материалы
ТОП-7 лучших детских завтраков
Право беременной женщины на очередной оплачиваемый отпуск
Как снимать детей
Планирование беременности – полезные советы
Молозивный период грудного вскармливания
Еще не выбрали подарок ребенку? Тогда эта статья для вас!
Работа во время нахождения в отпуске по уходу за ребенком
Актуальные вопросы предоставления услуг и мест в детские сады г. Барнаула
Барнаула
❌Не есть после 18:00?!
Если ребенок не хочет играть с другими детьми
Критические дни в период беременности
Прикорм на отдыхе
Скрининг первого триместра (двойной тест) и второго триместра (тройной тест)
Календарь беременности
Образцы отказов/претензий/заявлений. Инстанции. Часть 2.
😛Голодное кардио
Три лайфхака по воде
Графа «Отец»: прочерк или запись со слов матери
Как снимать детей
Льготы по оплате и поступлению в детский сад. Компенсации
Компенсации
© 2022 Сайт Мамочки22, мобильное приложение МамыГорода — Мамы Барнаула
Администрация может не разделять точку зрения авторов и не несет ответственности за сообщения пользователей.
При использовании материалов сайта прямая активная ссылка на mamochki22.ru обязательна.
Индекс амниотической жидкости — StatPearls
Меган Лорд; Сара Марино; Марта Коле.
Информация об авторе
Последнее обновление: 22 марта 2022 г.
Введение
Индекс амниотической жидкости — это стандартизированный способ оценки достаточности количества амниотической жидкости при беременности. Индекс амниотической жидкости используется у пациенток со сроком беременности не менее 24 недель при одноплодной беременности. [1][2][3][4]
[1][2][3][4]
Этиология и эпидемиология
Снижение диуреза плода может иметь ряд причин, которые делятся на две основные категории: обструкция мочевыводящих путей плода и снижение продукции мочи почками плода. Обструкция мочевыводящих путей может возникнуть в любом месте мочевыводящих путей плода и может иметь катастрофические последствия для плода. Снижение продукции мочи почкой плода обычно отражает недостаточный приток крови к почке плода, вызванный шунтированием кровотока плода от почки к сердцу и мозгу. Это тот же механизм, который вызывает олигурию у взрослых в критическом состоянии.[5][6][7]
Маловодие
Когда плод получает недостаточное количество питательных веществ и кислорода из плаценты, кровь отталкивается от почки плода, снижается скорость клубочковой фильтрации и диурез. Следовательно, уменьшение объема амниотической жидкости из-за снижения продукции мочи почками плода является отражением хронической гипоперфузии плода.
Маловодие может также возникать из-за разрыва амниотической оболочки пациента и вытекания амниотической жидкости из матки.
Многоводие
Нормальный плод постоянно глотает амниотическую жидкость и мочится, чтобы создать больше жидкости. Если плод не может проглотить обычное количество амниотической жидкости, это может привести к многоводию. Это может произойти из-за пороков развития желудочно-кишечного тракта, неврологических проблем плода, таких как анэнцефалия, или механической обструкции пищевода другими внутригрудными процессами.
Увеличение продукции амниотической жидкости происходит в результате полиурии плода, например, при неконтролируемом диабете матери с постоянно повышенным уровнем сахара в крови матери. В этих случаях это может быть связано с макросомией плода.
Многие случаи многоводия являются идиопатическими, что означает, что определенная причина не установлена.
Патофизиология
Маловодие
Поскольку амниотическая жидкость в основном состоит из мочи плода, низкий объем амниотической жидкости или маловодие обычно указывает либо на выделение мочи плода, либо на подтекание амниотической жидкости из матки, например, при отхождении вод у пациентки.
Многоводие
Многоводие, или увеличение объема амниотической жидкости, также имеет ряд потенциальных причин с двумя основными распространенными механизмами: уменьшение проглатывания амниотической жидкости плодом или увеличение продукции амниотической жидкости плодом. Многоводие может привести к перерастяжению беременной матки, особенно в случаях, когда плод имеет нормальный размер или крупный для сроков, что увеличивает риск преждевременных схваток и преждевременных родов у пациентки, а также преждевременного разрыва плодных оболочек, при котором отходят воды у пациентки. до начала родов. Перерастяжение матки также является фактором риска послеродового кровотечения после родов.
Требования к образцам и процедура
Матку следует разделить на четыре квадранта для оценки индекса амниотической жидкости. Каждый квадрант следует исследовать систематически. Ультразвуковой датчик следует держать перпендикулярно позвоночнику пациента, а не перпендикулярно коже пациента, как это делается при большинстве других ультразвуковых исследований, и держать его в аксиальной плоскости (выемка справа от пациента). Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Альтернативные измерения объема амниотической жидкости
При сроке беременности менее 24 недель или при многоплодной беременности используется один самый глубокий карман. Метод, используемый для измерения одного самого глубокого кармана (также называемого максимальным вертикальным карманом), идентичен измерению количества амниотической жидкости в четырех квадрантах, используемых для определения индекса амниотической жидкости.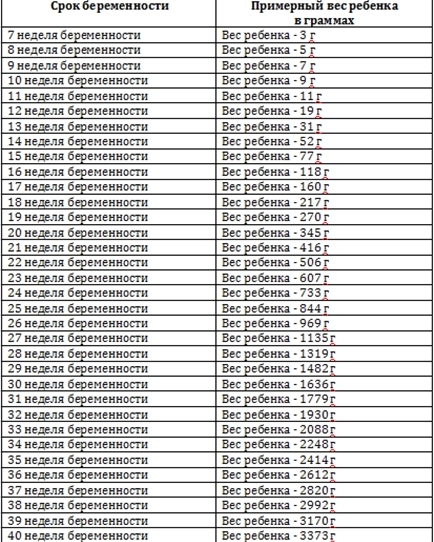 Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Результаты, отчетность, критические выводы
Биофизический профиль
Объем амниотической жидкости также является частью биофизического профиля плода, особого типа УЗИ, используемого для оценки состояния плода. Биофизический профиль состоит из четырех сонографических компонентов, каждый из которых необходимо увидеть в течение 30 минут после начала УЗИ:
Дыхание плода (непрерывное движение диафрагмы плода в течение не менее 30 секунд)
Движения плода (не менее трех дискретных движений тела или конечностей плода)
Тонус плода (по крайней мере, одно активное разгибание конечности плода с возвращением в сгибание или разведение и смыкание руки плода)
Объем амниотической жидкости (самый глубокий карман не менее 2 см)
Если возможно, также проводится нестрессовый тест плода (отслеживание сердечного ритма плода) с биофизическим профилем, всего по пяти компонентам.
Ожидается, что здоровый доношенный плод, не подвергающийся физиологическому стрессу, будет демонстрировать все четыре типа поведения при УЗИ. У недоношенных плодов могут не проявляться все эти виды поведения, поэтому ведение беременностей, при которых плод не демонстрирует все четыре описанных поведения, зависит от гестационного возраста и от того, какие факторы являются ненормальными.
Клиническое значение
Нормальный индекс амниотической жидкости составляет от 5 см до 25 см при использовании стандартного метода оценки. Меньше 5 см считается маловодием, а больше 25 см — многоводием.
Повышение эффективности медицинских работников
Медицинские работники, включая практикующих медсестер, которые наблюдают за беременными пациентками, должны быть осведомлены об индексе амниотической жидкости. Это показатель благополучия плода и часть биофизического профиля. При подозрении на проблемы во время беременности пациентку следует направить к акушеру, который может назначить УЗИ для определения ИАЖ.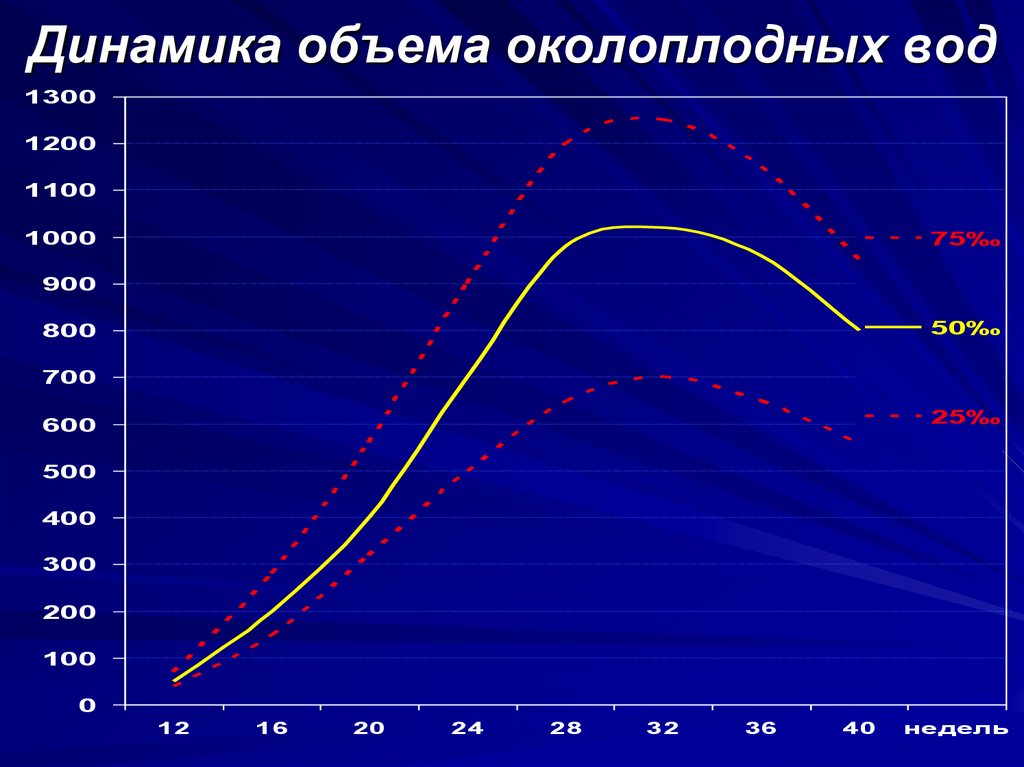 Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Madendag Y, Madendag IC, Sahin E, Aydin E, Sahin ME, Acmaz G. Насколько хорошо популярные ультразвуковые методы оценивают объем амниотической жидкости и диагностируют маловодие? Ультразвук Q. 2019 март; 35 (1): 35-38. [PubMed: 30601443]
- 2.
Cheung CY, Roberts VHJ, Frias AE, Brace RA. Влияние диеты матери в западном стиле на объем амниотической жидкости и профили VEGF амниона в модели приматов, отличных от человека. Physiol Rep. 2018 Oct;6(20):e13894. [Бесплатная статья PMC: PMC6199415] [PubMed: 30353684]
- 3.
Zhang Y, Yu Y, Chen L, Zhao W, Chu K, Han X. Факторы риска внутриамниотической инфекции, связанные с индукцией одиночной — Баллонный катетер: исследование случай-контроль.
 Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]
Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]- 4.
Березовский А., Ашвал Э., Хирш Л., Йогев Ю., Авирам А. Преходящее изолированное многоводие и перинатальные исходы. Ультрашалл Мед. 2019 дек; 40(6):749-756. [PubMed: 30253428]
- 5.
Криспин Э., Березовский А., Чен Р., Мейзнер И., Визницер А., Хадар Э., Бардин Р. Обновление номограмм индекса амниотической жидкости в зависимости от перинатального исхода. J Matern Fetal Neonatal Med. 2020 Январь; 33 (1): 113-119. [Пубмед: 30021504]
- 6.
Kehl S. [Индекс одиночного глубочайшего вертикального кармана или амниотической жидкости как оценочный тест для прогнозирования неблагоприятного исхода беременности (исследование SAFE): многоцентровое открытое рандомизированное контролируемое исследование]. Z Geburtshilfe Неонатол. 2018 фев; 222(1):28-30. [PubMed: 29499583]
- 7.
Lee YJ, Kim SC, Joo JK, Lee DH, Kim KH, Lee KS. Индекс амниотической жидкости, один самый глубокий карман и трансвагинальная длина шейки матки: показатель прогнозируемой латентности родов при преждевременном преждевременном разрыве плодных оболочек.
 Тайвань J Obstet Gynecol. 2018 июнь; 57 (3): 374-378. [В паблике: 29880168]
Тайвань J Obstet Gynecol. 2018 июнь; 57 (3): 374-378. [В паблике: 29880168]- 8.
Мусави А.С., Хашеми Н., Кашанян М., Шейхансари Н., Бордбар А., Параши С. Сравнение материнских и неонатальных исходов PPROM в случаях индекса амниотической жидкости (ИАЖ) более и менее чем 5 см. J Obstet Gynaecol. 2018 июль; 38 (5): 611-615. [PubMed: 29426264]
- 9.
Blitz MJ, Rochelson B, Stork LB, Augustine S, Greenberg M, Sison CP, Vohra N. Влияние индекса массы тела матери и индекса амниотической жидкости на точность сонографической оценки веса плода на поздних сроках беременности. Ам Дж. Перинатол. 2018 ноябрь;35(13):1235-1240. [В паблике: 29320802]
Индекс амниотической жидкости — StatPearls
Меган Лорд; Сара Марино; Марта Коле.
Информация об авторе
Последнее обновление: 22 марта 2022 г.
Введение
Индекс амниотической жидкости — это стандартизированный способ оценки достаточности количества амниотической жидкости при беременности. Индекс амниотической жидкости используется у пациенток со сроком беременности не менее 24 недель при одноплодной беременности.[1][2][3][4]
Индекс амниотической жидкости используется у пациенток со сроком беременности не менее 24 недель при одноплодной беременности.[1][2][3][4]
Этиология и эпидемиология
Снижение диуреза плода может иметь ряд причин, которые можно разделить на две основные категории: обструкция мочевыводящих путей плода и снижение выработки мочи почками плода. Обструкция мочевыводящих путей может возникнуть в любом месте мочевыводящих путей плода и может иметь катастрофические последствия для плода. Снижение продукции мочи почкой плода обычно отражает недостаточный приток крови к почке плода, вызванный шунтированием кровотока плода от почки к сердцу и мозгу. Это тот же механизм, который вызывает олигурию у взрослых в критическом состоянии.[5][6][7]
Маловодие
Когда плод получает недостаточное количество питательных веществ и кислорода из плаценты, кровь отталкивается от почки плода, снижается скорость клубочковой фильтрации и диурез. Следовательно, уменьшение объема амниотической жидкости из-за снижения продукции мочи почками плода является отражением хронической гипоперфузии плода.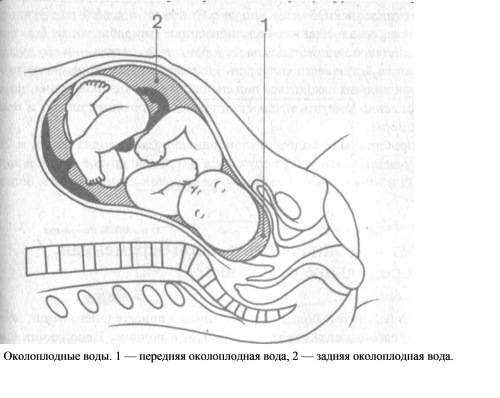
Маловодие может также возникать из-за разрыва амниотической оболочки пациента и вытекания амниотической жидкости из матки.
Многоводие
Нормальный плод постоянно глотает амниотическую жидкость и мочится, чтобы создать больше жидкости. Если плод не может проглотить обычное количество амниотической жидкости, это может привести к многоводию. Это может произойти из-за пороков развития желудочно-кишечного тракта, неврологических проблем плода, таких как анэнцефалия, или механической обструкции пищевода другими внутригрудными процессами.
Увеличение продукции амниотической жидкости происходит в результате полиурии плода, например, при неконтролируемом диабете матери с постоянно повышенным уровнем сахара в крови матери. В этих случаях это может быть связано с макросомией плода.
Многие случаи многоводия являются идиопатическими, что означает, что определенная причина не установлена.
Патофизиология
Маловодие
Поскольку амниотическая жидкость в основном состоит из мочи плода, низкий объем амниотической жидкости или маловодие обычно указывает либо на выделение мочи плода, либо на подтекание амниотической жидкости из матки, например, при отхождении вод у пациентки.
Многоводие
Многоводие, или увеличение объема амниотической жидкости, также имеет ряд потенциальных причин с двумя основными распространенными механизмами: уменьшение проглатывания амниотической жидкости плодом или увеличение продукции амниотической жидкости плодом. Многоводие может привести к перерастяжению беременной матки, особенно в случаях, когда плод имеет нормальный размер или крупный для сроков, что увеличивает риск преждевременных схваток и преждевременных родов у пациентки, а также преждевременного разрыва плодных оболочек, при котором отходят воды у пациентки. до начала родов. Перерастяжение матки также является фактором риска послеродового кровотечения после родов.
Требования к образцам и процедура
Матку следует разделить на четыре квадранта для оценки индекса амниотической жидкости. Каждый квадрант следует исследовать систематически. Ультразвуковой датчик следует держать перпендикулярно позвоночнику пациента, а не перпендикулярно коже пациента, как это делается при большинстве других ультразвуковых исследований, и держать его в аксиальной плоскости (выемка справа от пациента).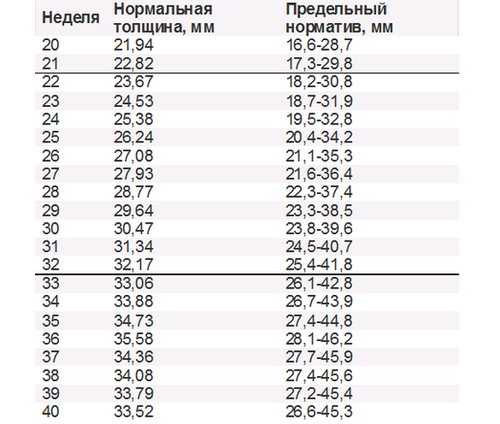 Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Альтернативные измерения объема амниотической жидкости
При сроке беременности менее 24 недель или при многоплодной беременности используется один самый глубокий карман. Метод, используемый для измерения одного самого глубокого кармана (также называемого максимальным вертикальным карманом), идентичен измерению количества амниотической жидкости в четырех квадрантах, используемых для определения индекса амниотической жидкости.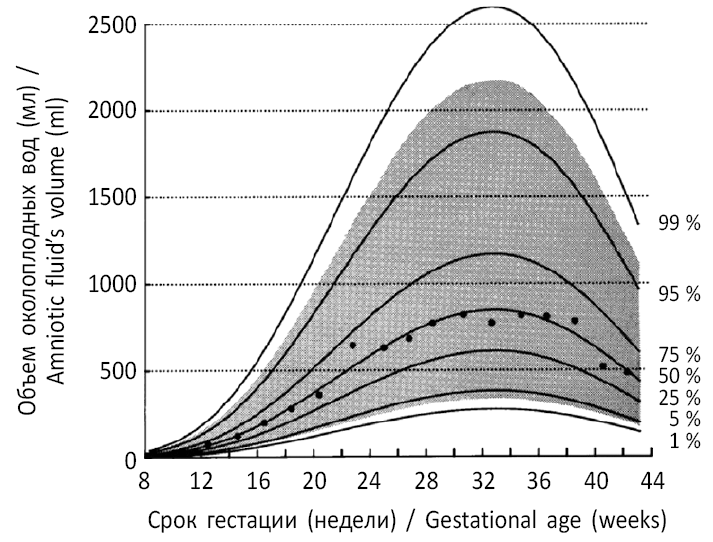 Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Результаты, отчетность, критические выводы
Биофизический профиль
Объем амниотической жидкости также является частью биофизического профиля плода, особого типа УЗИ, используемого для оценки состояния плода. Биофизический профиль состоит из четырех сонографических компонентов, каждый из которых необходимо увидеть в течение 30 минут после начала УЗИ:
Дыхание плода (непрерывное движение диафрагмы плода в течение не менее 30 секунд)
Движения плода (не менее трех дискретных движений тела или конечностей плода)
Тонус плода (по крайней мере, одно активное разгибание конечности плода с возвращением в сгибание или разведение и смыкание руки плода)
Объем амниотической жидкости (самый глубокий карман не менее 2 см)
Если возможно, также проводится нестрессовый тест плода (отслеживание сердечного ритма плода) с биофизическим профилем, всего по пяти компонентам.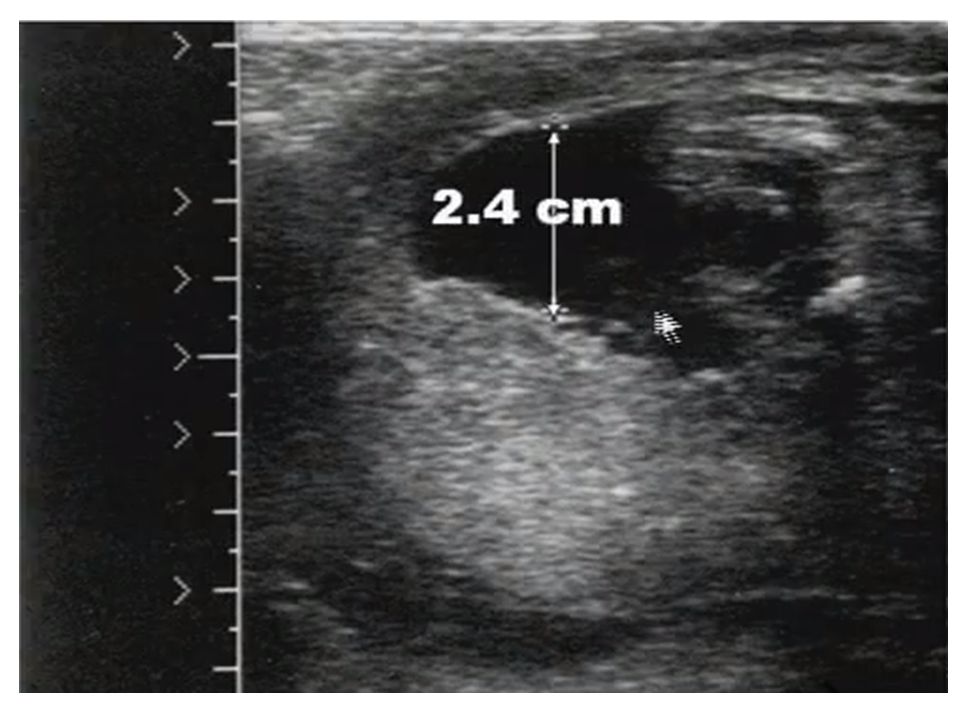
Ожидается, что здоровый доношенный плод, не подвергающийся физиологическому стрессу, будет демонстрировать все четыре типа поведения при УЗИ. У недоношенных плодов могут не проявляться все эти виды поведения, поэтому ведение беременностей, при которых плод не демонстрирует все четыре описанных поведения, зависит от гестационного возраста и от того, какие факторы являются ненормальными.
Клиническое значение
Нормальный индекс амниотической жидкости составляет от 5 см до 25 см при использовании стандартного метода оценки. Меньше 5 см считается маловодием, а больше 25 см — многоводием.
Повышение эффективности медицинских работников
Медицинские работники, включая практикующих медсестер, которые наблюдают за беременными пациентками, должны быть осведомлены об индексе амниотической жидкости. Это показатель благополучия плода и часть биофизического профиля. При подозрении на проблемы во время беременности пациентку следует направить к акушеру, который может назначить УЗИ для определения ИАЖ.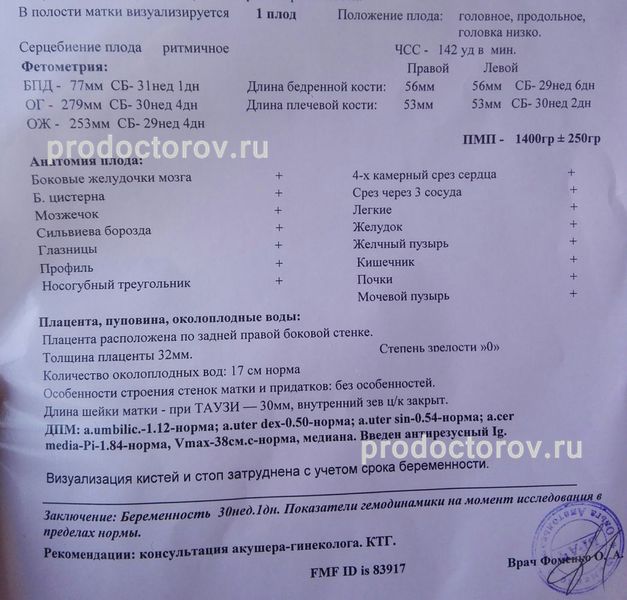 Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Madendag Y, Madendag IC, Sahin E, Aydin E, Sahin ME, Acmaz G. Насколько хорошо популярные ультразвуковые методы оценивают объем амниотической жидкости и диагностируют маловодие? Ультразвук Q. 2019 март; 35 (1): 35-38. [PubMed: 30601443]
- 2.
Cheung CY, Roberts VHJ, Frias AE, Brace RA. Влияние диеты матери в западном стиле на объем амниотической жидкости и профили VEGF амниона в модели приматов, отличных от человека. Physiol Rep. 2018 Oct;6(20):e13894. [Бесплатная статья PMC: PMC6199415] [PubMed: 30353684]
- 3.
Zhang Y, Yu Y, Chen L, Zhao W, Chu K, Han X. Факторы риска внутриамниотической инфекции, связанные с индукцией одиночной — Баллонный катетер: исследование случай-контроль.
 Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]
Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]- 4.
Березовский А., Ашвал Э., Хирш Л., Йогев Ю., Авирам А. Преходящее изолированное многоводие и перинатальные исходы. Ультрашалл Мед. 2019 дек; 40(6):749-756. [PubMed: 30253428]
- 5.
Криспин Э., Березовский А., Чен Р., Мейзнер И., Визницер А., Хадар Э., Бардин Р. Обновление номограмм индекса амниотической жидкости в зависимости от перинатального исхода. J Matern Fetal Neonatal Med. 2020 Январь; 33 (1): 113-119. [Пубмед: 30021504]
- 6.
Kehl S. [Индекс одиночного глубочайшего вертикального кармана или амниотической жидкости как оценочный тест для прогнозирования неблагоприятного исхода беременности (исследование SAFE): многоцентровое открытое рандомизированное контролируемое исследование]. Z Geburtshilfe Неонатол. 2018 фев; 222(1):28-30. [PubMed: 29499583]
- 7.
Lee YJ, Kim SC, Joo JK, Lee DH, Kim KH, Lee KS. Индекс амниотической жидкости, один самый глубокий карман и трансвагинальная длина шейки матки: показатель прогнозируемой латентности родов при преждевременном преждевременном разрыве плодных оболочек.



 Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна. Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]
Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669] Тайвань J Obstet Gynecol. 2018 июнь; 57 (3): 374-378. [В паблике: 29880168]
Тайвань J Obstet Gynecol. 2018 июнь; 57 (3): 374-378. [В паблике: 29880168] Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]
Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]